Die Coxarthrose des Hüftgelenks (HJ) ist eine degenerativ-dystrophische Erkrankung, die Knorpel- und Knochengewebe befällt. In medizinischen Artikeln kann es anders heißen: deformierende Coxarthrose, DOA des Hüftgelenks, Arthrose. Alle diese Begriffe bedeuten die gleiche Pathologie - Arthrose, aber "Coxarthrose" ist ein engerer Begriff, der die Niederlage des Hüftgelenks charakterisiert.
Knorpel ist der erste, der an Arthrose leidet, dann sind Knochen und umgebende Strukturen - Bänder und Muskeln - an dem pathologischen Prozess beteiligt. Bei Knochenveränderungen wird dem Wort „Arthrose" das Präfix „Osteo" vorangestellt. In fortgeschrittenen Fällen ist das Gelenk deformiert, und man spricht bereits von einer deformierenden Arthrose (Arthrose).
allgemeine Eigenschaften
Die deformierende Arthrose des Hüftgelenks ist nach der Gonarthrose des Kniegelenks die zweithäufigste. Aufgrund der tiefen Lage des Hüftgelenks kann eine Knochendeformität lange Zeit unbemerkt bleiben, und erst in späteren Stadien aufgenommene Röntgenbilder zeigen Veränderungen.
Die Entwicklung dieser Krankheit wird durch verschiedene Faktoren beeinflusst, darunter ein inaktiver Lebensstil, Traumata und Stoffwechselstörungen. Aufgrund der Besonderheiten des modernen Lebens, in dem oft kein Platz für Sportunterricht ist, sind immer mehr Menschen von Arthrose betroffen. Darüber hinaus fällt die Spitzeninzidenz auf die mittlere Altersgruppe - von 40 bis 60 Jahren.
Referenz:Coxarthrose betrifft häufig Frauen als Männer.
Entwicklungsmechanismus
Das Oberschenkelgelenk wird von zwei Knochen gebildet: dem Oberschenkelknochen und dem Darmbein (Becken). Der Femurkopf dringt in die Hüftpfanne des Beckens ein, die während der Bewegung - Gehen, Laufen - bewegungslos bleibt. Gleichzeitig kann sich die Gelenkfläche des Femurs in mehrere Richtungen bewegen, was eine Flexion, Extension, Abduktion, Adduktion und Rotation (Rotation) des Oberschenkels ermöglicht.
Bei körperlicher Aktivität bewegt sich der Femurknochen frei im Acetabulum, da das Knorpelgewebe die Gelenkflächen bedeckt. Hyaliner Knorpel zeichnet sich durch seine Festigkeit, Festigkeit und Elastizität aus; es wirkt als Stoßdämpfer und nimmt an der Verteilung der Last bei menschlichen Bewegungen teil.
Im Gelenk befindet sich die Synovialflüssigkeit - das Synovium - die für die Schmierung und Ernährung des Knorpels unerlässlich ist. Das gesamte Gelenk ist von einer dichten, dünnen Kapsel umgeben, die von kräftigen Muskeln an Oberschenkeln und Gesäß umgeben ist. Diese Muskeln, die auch als Stoßdämpfer wirken, dienen dazu, Verletzungen des Hüftgelenks zu verhindern.
Die Entstehung einer Coxarthrose beginnt mit Veränderungen der Gelenkflüssigkeit, die zähflüssiger und dicker wird. Aufgrund von Feuchtigkeitsmangel erhält der Knorpel nicht genügend Nährstoffe und beginnt zu trocknen, verliert seine Glätte und es treten Risse auf.
Knochen können sich nicht mehr so frei bewegen wie zuvor und reiben aneinander, was zu Mikroschäden im Knorpel führt. Der Druck zwischen den Knochen nimmt zu, die Knorpelschicht wird dünner. Unter dem Einfluss zunehmenden Drucks werden Knochen nach und nach verformt, lokale Stoffwechselprozesse werden gestört. In den späteren Stadien kommt es zu einer ausgeprägten Atrophie der Beinmuskulatur.
Ursachen
Die deformierende Arthrose des Hüftgelenks kann primär und sekundär sein. Es ist nicht immer möglich, die Ursache einer primären Arthrose festzustellen. Sekundäre Arthrose tritt vor dem Hintergrund bestehender Erkrankungen auf, nämlich:
- angeborene Hüftluxation oder Hüftdysplasie;
- Perthes-Krankheit (aseptische Nekrose des Hüftkopfes);
- coxarthritis des Hüftgelenks, die einen infektiösen, rheumatischen oder anderen Ursprung hat;
- Beckenknochenverletzungen - Luxationen, Frakturen.
Die Hüftgelenksdysplasie ist eine angeborene Fehlbildung, die sich klinisch manchmal lange nicht manifestiert und in der Zukunft (im Alter von 25–55 Jahren) zur Entwicklung einer dysplastischen Coxarthrose führen kann.
Coxo-Arthrose kann linksseitig, rechtsseitig und symmetrisch sein. Bei der primären Arthrose werden häufig Begleiterkrankungen des Bewegungsapparates beobachtet – insbesondere Osteochondrose und Gonarthrose.
Es gibt auch Risikofaktoren, die zum Ausbruch der Krankheit beitragen:
- übergewicht und übermäßige Belastungen, die die Gelenke überlasten;
- verletzung der Durchblutung und des Stoffwechsels;
- hormonelle Veränderungen;
- Krümmung der Wirbelsäule, Plattfüße;
- älteres Alter;
- Hypodynamie;
- Vererbung.
Es ist zu beachten, dass die Coxarthrose selbst nicht vererbt wird. Bestimmte Merkmale des Stoffwechsels oder der Struktur des Bindegewebes können jedoch Voraussetzungen für die zukünftige Entwicklung einer Arthrose bei einem Kind schaffen.
Symptome einer Coxarthrose
Leitsymptom einer Hüftgelenksarthrose sind Schmerzen im Hüft- und Leistenbereich, die unterschiedlich stark ausgeprägt sind. Steifheit und Steifheit während der Bewegung, eine Abnahme des Muskelvolumens, eine Verkürzung der betroffenen Extremität und eine Gangänderung durch Hinken werden ebenfalls festgestellt.
Die Coxarthrose schreitet meistens langsam voran und verursacht zunächst Beschwerden und nach Anstrengung leichte Schmerzen. Im Laufe der Zeit nimmt der Schmerz jedoch zu und erscheint in Ruhe.
Eine typische Manifestation der Pathologie sind Schwierigkeiten bei der Hüftabduktion, wenn eine Person nicht „rittlings" auf einem Stuhl sitzen kann. Das Vorhandensein und die Schwere der Anzeichen einer Coxarthrose hängen von ihrem Grad ab, das Schmerzsyndrom ist jedoch immer vorhanden.
Es gibt drei Grade oder Arten von Arthrose des Hüftgelenks, die sich in der Schwere der Verletzung und den Begleitsymptomen unterscheiden:
- 1 Grad. Der Oberschenkel schmerzt nicht ständig, sondern regelmäßig, hauptsächlich nach langem Gehen oder Stehen. Das Schmerzsyndrom ist im Bereich des Gelenks lokalisiert, kann sich jedoch manchmal auf das Bein bis zum Knie ausbreiten. Muskeln mit Coxarthrose 1. Grades nehmen nicht ab, der Gang ändert sich nicht, die motorischen Fähigkeiten bleiben vollständig erhalten;
- 2. Grad. Schmerzempfindungen verstärken sich, treten nicht nur nach dem Laufen oder Gehen auf, sondern auch in Ruhe. Der Schmerz konzentriert sich häufiger im Oberschenkelbereich, kann sich aber bis zum Knie ausbreiten. In Momenten hoher Belastung ist es schmerzhaft, auf das verletzte Glied zu treten, so dass der Patient beginnt, das Bein zu schonen und hinkt. Der Bewegungsumfang im Gelenk nimmt ab, es ist besonders schwierig, das Bein zur Seite zu bewegen oder die Hüfte zu drehen;
- 3 Grad. Schmerzen werden dauerhaft und lassen auch nachts nicht nach. Der Gang ist merklich beeinträchtigt, die selbstständige Bewegung ist erheblich erschwert und der Patient stützt sich auf einen Gehstock. Der Bewegungsumfang ist stark eingeschränkt, die Muskulatur des Gesäßes und des gesamten Beins einschließlich des Unterschenkels verkümmert.
- Durch Muskelschwäche neigt sich das Becken nach vorne, das betroffene Bein ist verkürzt. Um den Längenunterschied der Gliedmaßen auszugleichen, neigt der Patient den Körper beim Gehen auf die betroffene Seite. Dies führt zu einer Schwerpunktverlagerung und einer erhöhten Belastung des betroffenen Gelenks.
Arthrose oder Arthrose?
Arthritis ist eine Entzündung des Gelenks, die eine eigenständige Krankheit sein kann oder sich vor dem Hintergrund systemischer Pathologien (z. B. Rheuma) entwickelt. Zu den Symptomen der Arthrose (insbesondere im fortgeschrittenen Stadium) gehören neben der Entzündungsreaktion eine eingeschränkte Beweglichkeit und Formveränderungen des Gelenks.
Im Zentrum degenerativ-dystrophischer Veränderungen bei Arthrose steht die Zerstörung des Knorpelgewebes, die oft zum Auftreten von Entzündungen führt. Deshalb wird Arthrose manchmal auch als Arthrose-Arthritis bezeichnet. Und da Arthrose fast immer mit Gelenkverformungen einhergeht, trifft dafür der Begriff „Arthrose" zu.
Referenz:Arthrose und Arthrose sind nach der internationalen Klassifikation der Krankheiten (ICD-10) Varianten derselben Pathologie.
Diagnose einer Coxarthrose
Die Diagnose "Coxarthrose des Hüftgelenks" wird aufgrund von Untersuchung, Patientenbeschwerden und Untersuchungsergebnissen gestellt. Die aufschlussreichste Methode ist das Röntgen: Auf den Bildern sehen Sie sowohl den Grad der Gelenkschädigung als auch die Ursache der Krankheit.
Bei einer Hüftdysplasie ist beispielsweise die Hüftpfanne flacher und geneigt und der zerviko-diaphysäre Winkel (Neigung des Oberschenkelhalses in der vertikalen Ebene) größer als normal. Charakteristisch für die Perthes-Krankheit ist die Deformierung des in unmittelbarer Nähe des Gelenks liegenden Teils des Femurs.
Die Coxarthrose 3. Grades ist gekennzeichnet durch eine Verengung des Gelenkspaltes, eine Ausdehnung des Hüftkopfes und multiple Knochenwucherungen (Osteophyten).
Wenn der Patient eine Fraktur oder Luxation erlitten hat, sind auch auf den Röntgenbildern Anzeichen eines Traumas sichtbar. Wenn eine detaillierte Beurteilung des Zustands von Knochen und Weichteilen erforderlich ist, kann eine Magnetresonanztomographie oder Computertomographie verordnet werden.
Die Differentialdiagnose wird bei folgenden Erkrankungen durchgeführt:
- Gonarthrose;
- osteochondrose und radikuläres Syndrom, die auf ihrem Hintergrund auftreten;
- Trochanteritis (Entzündung des Trochanterknochens des Oberschenkels);
- Spondylitis ankylosans;
- reaktive Arthritis.
Die Abnahme des Muskelvolumens, die mit der 2. und 3. Koxarthrose einhergeht, kann Schmerzen im Kniebereich verursachen. Außerdem schmerzt das Knie oft noch mehr als das Hüftgelenk selbst. Um die Diagnose zu bestätigen und eine Gonarthrose auszuschließen, reicht in der Regel ein Röntgenbild aus.
Bei Erkrankungen der Wirbelsäule - Osteochondrose und eingeklemmten Nervenwurzeln - sind die Schmerzen der Coxarthrose sehr ähnlich. Es tritt jedoch unerwartet nach einer erfolglosen Bewegung, einer scharfen Körperdrehung oder einem Gewichtheben auf. Schmerzempfindungen beginnen im Gesäßbereich und breiten sich über die Rückseite des Beines aus.
Das radikuläre Syndrom ist durch starke Schmerzen beim Anheben einer geraden Extremität aus der Rückenlage gekennzeichnet. Bei der Abduktion des Beines zur Seite wie bei einer Coxarthrose gibt es jedoch keine Schwierigkeiten. Es ist erwähnenswert, dass Osteochondrose und Arthrose des Hüftgelenks oft gleichzeitig diagnostiziert werden, sodass eine umfassende Untersuchung erforderlich ist.
Die Trochanteritis oder Bursitis trochanterica entwickelt sich schnell, im Gegensatz zur Arthrose, die über Jahre und sogar Jahrzehnte langsam fortschreiten kann. Das Schmerzsyndrom baut sich innerhalb von ein oder zwei Wochen auf, während es ziemlich intensiv ist. Die Ursache der Trochanteritis ist ein Trauma oder übermäßige körperliche Betätigung. Die Bewegung ist nicht eingeschränkt und das Bein wird nicht verkürzt.
Spondylitis ankylosans und reaktive Arthritis können auch von Symptomen begleitet werden, die einer Coxarthrose ähneln. Das Kennzeichen solcher Krankheiten ist das Auftreten von Schmerzen hauptsächlich in der Nacht. Die Hüfte kann ziemlich stark schmerzen, aber beim Gehen und Bewegen lassen die Schmerzen nach. Morgens machen sich die Patienten Sorgen über Steifheit, die nach einigen Stunden verschwindet.
Behandlung von Arthrose des Hüftgelenks
Eine Coxarthrose kann konservativ oder operativ geheilt werden. Die Wahl der Behandlungsmethode hängt vom Stadium und der Art des Verlaufs des pathologischen Prozesses ab. Bei Diagnose von 1 oder 2 Grad der Krankheit wird sie mit Medikamenten und Physiotherapie behandelt. Nach der Linderung akuter Symptome werden therapeutische Übungen und Massagen hinzugefügt. Bei Bedarf wird eine spezielle Diät verordnet.
Je früher eine Coxarthrose erkannt und behandelt wird, desto günstiger ist die Prognose. Mit Hilfe von Medikamenten und therapeutischen Maßnahmen können Sie den pathologischen Prozess deutlich verlangsamen und die Lebensqualität verbessern.
Nichtsteroidale Antirheumatika (NSAR) werden zur Linderung von Schmerzen und Entzündungen eingesetzt. Zu beachten ist, dass die Anästhesie in möglichst kurzer Zeit durchgeführt wird, da Medikamente der NSAID-Klasse den Verdauungstrakt negativ beeinflussen und die Regenerationsprozesse im Knorpelgewebe verlangsamen können.
Mit Hilfe von Chondroprotektoren ist es möglich, die Wiederherstellung des Knorpels zu beschleunigen. Diese Mittel sind jedoch nur in den frühen Stadien der Krankheit wirksam, wenn der hyaline Knorpel nicht vollständig zerstört ist. Chondroprotektoren werden in Form von Tabletten oder intraartikulären Injektionen verschrieben.
Um die Durchblutung des Gelenks zu verbessern, werden Vasodilatatoren verwendet. Bei Muskelkrämpfen sind Muskelrelaxantien ratsam.
Beim hartnäckigen Schmerzsyndrom, das mit Pillen schwer zu beseitigen ist, werden Injektionen in das Hüftgelenk gemacht. Kortikosteroide lindern Entzündungen und Schmerzen gut.
Die medikamentöse Therapie kann auch mit topischen Mitteln - Salben und Gelen - ergänzt werden. Sie haben keine ausgeprägte Wirkung, aber sie helfen, Muskelkrämpfe zu bewältigen und Muskelkater zu reduzieren.
Physiotherapie hilft, die Durchblutung und die Knorpelernährung zu verbessern. Bei Coxarthrose haben sich Verfahren wie Stoßwellentherapie (SWT), Magnetfeldtherapie, Infrarotlaser, Ultraschall und Schwefelwasserstoffbäder hervorragend bewährt.
Betrieb
Die Behandlung der Arthrose im Stadium 3 kann nur operativ erfolgen, da das Gelenk fast vollständig zerstört ist. Um die Funktion des Hüftgelenks wiederherzustellen, wird eine Teil- oder Totalarthroplastik durchgeführt.
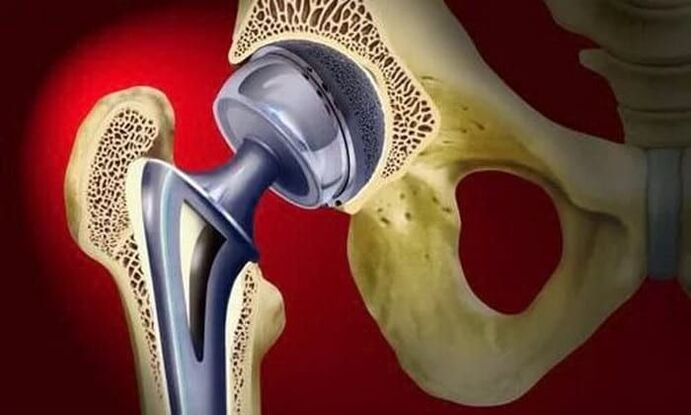
Bei fortgeschrittener Arthrose, wenn eine konservative Therapie ohnmächtig ist, wird auf eine operative Behandlung zurückgegriffen.
Bei der Teilprothetik wird nur der Femurkopf durch eine künstliche Prothese ersetzt. Totalprothetik bedeutet, sowohl den Hüftkopf als auch die Hüftpfanne zu ersetzen. Die Operation wird in Vollnarkose durchgeführt und in der überwiegenden Mehrheit der Fälle (ca. 95 %) ist die Funktion des Hüftgelenks vollständig wiederhergestellt.
Während der Rehabilitationsphase werden dem Patienten Antibiotika verschrieben, um infektiöse Komplikationen zu verhindern. Am 10. –12. Tag werden die Fäden entfernt und mit der Bewegungstherapie begonnen. Der behandelnde Arzt hilft dem Patienten beim Erlernen des Gehens und der korrekten Lastverteilung auf die operierte Extremität. Bewegung ist ein wichtiger Schritt zur Steigerung der Muskelkraft, Ausdauer und Elastizität.
Die Arbeitsfähigkeit wird im Durchschnitt 2-3 Monate nach der Operation wiederhergestellt, bei älteren Menschen kann dieser Zeitraum jedoch bis zu sechs Monate betragen. Nach Abschluss der Rehabilitation können sich die Patienten vollständig bewegen, arbeiten und sogar Sport treiben. Die Lebensdauer der Prothese beträgt mindestens 15 Jahre. Um eine abgenutzte Prothese zu ersetzen, wird eine zweite Operation durchgeführt.
Auswirkungen
Ohne rechtzeitige und adäquate Behandlung kann eine Coxarthrose nicht nur die Lebensqualität deutlich verschlechtern, sondern auch zu Behinderung und Behinderung führen. Bereits im zweiten Stadium der Arthrose erhält der Patient die 3. Behinderungsgruppe.
Bei einer Verkürzung der betroffenen Extremität um 7 cm oder mehr, wenn sich eine Person nur mit Hilfe improvisierter Mittel bewegt, wird eine zweite Gruppe zugewiesen. Die 1. Gruppe der Behinderung wird von Patienten mit Coxarthrose 3. Grades erhalten, die mit einem vollständigen Verlust der motorischen Fähigkeiten einhergehen.
Indikationen für die ärztliche und soziale Untersuchung (MSK) sind:
- langer Verlauf der Arthrose, mehr als drei Jahre, mit regelmäßigen Exazerbationen. Die Häufigkeit von Exazerbationen beträgt mindestens dreimal alle 12 Monate;
- einer endoprothetischen Operation unterzogen worden;
- schwere Funktionsstörungen des Bewegungsapparates der Extremität.
Prophylaxe
Die wichtigsten Maßnahmen zur Vorbeugung einer Coxarthrose sind Ernährung (bei Übergewicht) und regelmäßige, aber mäßige körperliche Aktivität. Es ist sehr wichtig, Verletzungen der Beckenregion und Unterkühlung zu vermeiden.
Bei Vorliegen von Risikofaktoren für die Entstehung einer Arthrose sowie bei allen Patienten mit diagnostizierter Erkrankung ist Schwimmen sinnvoll. Sportarten wie Laufen, Springen, Fußball und Tennis werden nicht empfohlen.

























